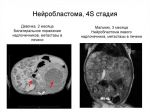
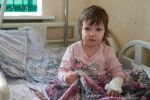
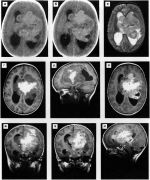
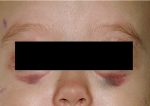
Нейробластома (neuroblastoma; греч. neuron нерв + blastos росток + -oma) — злокачественная дизонтогенетическая опухоль, состоящая из незрелых клеток ганглиозно-клеточного ряда. Классификация ганглиозно-клеточных опухолей трудна, т. к. в одной и той же опухоли нередко определяются элементы различной степени зрелости. В связи с этим Уиллис (R. Willis) предлагает пользоваться термином «нейробластома» как обобщающим и наиболее простым.
Конкурс «био/мол/текст»-2018
Эта работа опубликована в номинации «Свободная тема» конкурса «био/мол/текст»-2018.
Генеральный спонсор конкурса — компания «Диаэм»: крупнейший поставщик оборудования, реагентов и расходных материалов для биологических исследований и производств.
Спонсором приза зрительских симпатий выступил медико-генетический центр Genotek.
«Книжный» спонсор конкурса — «Альпина нон-фикшн»
- Нейробластома у детей и подростков — вместе
- НЕЙРОБЛАСТОМА,У ДЕТЕЙ,СТАДИИ,ЛЕЧЕНИЕ …
- Нейробластома у детей: причины …
- Нейробластома: симптомы, стадии …
- Нейробластома у детей – что это и …
- Нейробластома у детей: что это …
Патологическая анатомия
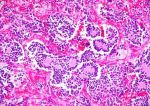
Рис. 1. Микропрепарат нейробластомы головного мозга: среди нейробластов с пузырьковидными ядрами видны конгломераты сосудов с активацией и гиперплазией эндотелия (указаны стрелками); окраска гематоксилин-эозином; X 450.
Из Нейробластом головного мозга описаны Нейробластомы области серого бугра и третьего желудочка, белого вещества полушарий большого мозга, мозжечка. Макроскопически опухоль имеет вид узла серо-розового цвета диам, от 1 до 1,5 см: на разрезе ткань опухоли пористая, нередко с кистами. Микроскопически Н. состоит из довольно плотно примыкающих друг к другу клеток, местами с образованием розеток, состоящих из безотростчатых аполярных нейробластов, выявляемых при импрегнации по Билыповскому — Грос — Лаврентьеву. Опухолевые клетки представлены нейробластами различной степени зрелости, вплоть до зрелых ганглиозных клеток с нисслев-ской зернистостью в цитоплазме. Ядра опухолевых клеток пузырьковидные, различны по величине, с четким темноокрашенным ядрышком (рис. 1). Соединительнотканная строма развита слабо. В ткани опухоли встречаются митозы, некрозы. Рост Н. инфильтративный с неглубоким прорастанием окружающей ткани.
Н. симпатической части в. н. с. исходят из крупных симпатических узлов и мелких интрамуральных ганглиев внутренних органов, а также из мозгового слоя надпочечников. Макроскопически они имеют вид узлов различной величины и окраски. В ткани опухоли встречаются очаги некроза. По степени зрелости среди Н. симпатической части ц. н. с. различают симпатогониомы и спмпатобластомы.
Рис. 2. Микропрепарат симпатогониомы: видны скопление гиперхромных лпмфоцитоподобных клеток (1) и псевдорозетка (2); окраска гематоксилин-эозином; х 450.
Симпатогониома — наиболее злокачественная, незрелая, примитивная опухоль; встречается у новорожденных и в раннем детском возрасте. Опухолевые клетки — со скудной цитоплазмой и округлым темным ядром, напоминающим лимфоцит. Иногда встречаются псевдорозетки (рис. 2). Эти клетки происходят из примитивных клеток — симпатогоний, отсюда термин «симпатогониома».
Рис. 3. Микропрепарат симпатобластомы: среди опухолевых клеток видны истинные (1) и ложные (2) розетки; окраска гематоксилин-эозином; х 450.
Симпатобластома — более дифференцированная опухоль. Она содержит отростчатые нейробласты с крупными телами овальной, вытянутой или полигональной формы, с пузырьковидным ядром, содержащим глыбки хроматина в виде спиц в колесе. Располагаются клетки плотно, иногда в виде тяжей, колонн, пучков. В ряде случаев встречаются ложные или истинные розетки (рис. 3), некротические очаги. Разграничить симпатогониомы и спмпатобластомы не всегда удается: такие опухоли, согласно номенклатуре ВОЗ, обозначают как нейробластомы.
Диагностика ювенильного хронического артрита у детей
Диагностировать ювенильный артрит у детей врачу-ревматологу помогает осмотр пациента, опрос его и его родителей, а также лабораторные и инструментальные исследования.
В числе первых проводятся следующие анализы:
- общий и биохимический анализ крови;
- иммунологический анализ;
- анализ на ревматоидный фактор;
- анализ на наличие антинуклеарного фактора.
- Нейробластома у детей: что это …
- Нейробластома у детей: что это …
- Нейробластома: симптомы, стадии …
- Нейробластома у детей, 4 стадия …
- Нейробластома у детей: что это …
- Нейробластома у детей: что это …
Для дифференциальной диагностики и выявления висцеральных осложнений ювенильного артрита у детей (системных поражений) может быть назначена компьютерная, магнитно-резонансная томография, электрокардиография, УЗИ, рентген суставов и грудной клетки, туберкулиновая проба. Все дети проходят обязательный осмотр у офтальмолога при помощи щелевой лампы.
Клинически и лабораторно детский ревматоидный артрит отличается от взрослого и диагностируется преимущественно в возрасте до 4 лет.
Лечение хронического миокардита
Одна из основных причин хронического миокардита – участие в патологическом процессе внутриклеточных возбудителей, что существенно затрудняет полную санацию организма. В большинстве случаев миокардит протекает на фоне хронической очаговой инфекции – тонзиллита, пародонтоза, синусита, аднексита, простатита, холецистита. Постоянная интоксикация и сенсибилизация организма считаются неблагоприятным фоном для развития и прогрессирования хронического миокардита.
Этиотропное лечение воспалительных процессов, вызванных внеклеточными бактериями, не вызывает трудностей. Наличие хронической внутриклеточной инфекции влияет на развитие патологического процесса, что требует назначения повторных курсов антибиотиков, противовирусных препаратов и иммуномодуляторов. Их применение целесообразно и при рецидивах хронического миокардита. В период ремиссий рекомендуют курс профилактической терапии препаратом ИРС-19. Профилактическую вакцинотерапию назначают для снижения риска возникновения ОРВИ.Связанные услуги:Кардиологический Check-upДиагностика нарушений сердечного ритма путем мониторинга ЭКГ