Менингит у детей — одно из тех заболеваний, которое одним своим названием наводит панический ужас на всех без исключения родителей. И несмотря на то, что лечение менингита никогда не обходится без вмешательства врачей, именно наблюдательность мамы и папы может сыграть решающую роль в успешном выздоровлении ребенка.
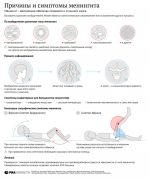
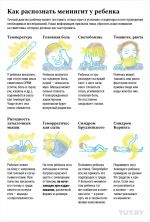
Специфические симптомы
Чаще появляется на стопах, кистях, голенях, бедрах, ягодицах, внизу живота. Пятна не исчезают при надавливании.
Больному трудно нагнуть голову вперед. При попытке может приподниматься верхняя часть туловища.
Отличительная особенность головной боли при менингите это ее исключительная сила. Она часто сопровождается тошнотой и рвотой.
- Боязнь света и резких звуков
- Мышечные судороги
- Повышенная чувствительность кожи
- Менингит у детей — причины, симптомы …
- Менингит — признаки и симптомы у детей …
- Серозный менингит. Энтеровирус принял …
- Причины и симптомы менингита …
- Менингит в Гомеле | Детский доктор
Менингит у ребенка — это приговор!
Даже в наше время большинство родителей убеждены, что менингит у детей — это фактически приговор: если ребенок и выживет, то останется инвалидом на всю жизнь.
Откуда берет начало такой «первобытный» страх? По всей видимости — из глубины времен, из исторического контекста. Ведь успешно лечить менингит у детей «научились» относительно недавно — около 60-70 лет назад. В основном — благодаря «открытию» антибиотиков в медицинской практике. А до этого времени фактически 100% детей и взрослых, заболевших менингитом, действительно либо погибали, либо оставались жить с тяжелейшими увечьями…
Даже в наши дни менингит, особенно у детей, считается одной из наиболее опасных болезней. Для сравнения: за последние 75 лет смертность от большинства детских болезней сократилась в среднем в 25 раз, тогда как случаев летального исхода при менингите среди детей стало меньше всего лишь в 2 раза.
Отчасти высокая смертность от менингита объясняется тем, что его возбудителем является не какой-то конкретный микроб, грибок или вирус, а целая «компания». По большому счету и сама симптоматическая диагностика менингита не указывает на конкретного возбудителя.
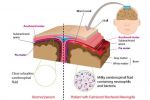
Менингит означает лишь процесс — воспаление в оболочках головного мозга. Но конкретными виновниками этого воспаления могут быть любые враждебные микроорганизмы — и бактерии, и вирусы, и грибки.
В связи с этим логично напрашивается вывод — менингиты (как у детей, так и у взрослых) бывают разными: и по природе своей, и по тяжести протекания болезни, и по методам лечения, и по степени осложнений. И, к счастью, в наши дни уже нет повода паниковать и терять голову от ужаса при одном только упоминании о менингите у ребенка — при ранней диагностике и своевременном лечении они успешно лечатся, не оставляя негативных последствий.
Этиология
Главной причиной возникновения патологии является инфекция. Нейротропные возбудители попадают в мозговые участки, таким образом происходит первичное инфицирование. Вторичное инфицирование является результатом расширения процесса из инфицированных очагов (гаймориты, отиты), при общих процессах (краснухе, гриппе). Причиной заболевания становятся бактерии и вирусы, иногда болезнетворные грибы. Заражение происходит при:
- Менингит — признаки и симптомы у детей …
- Что может послужить причиной детского …
- Менингит: симптомы у взрослых и детей …
- Серозный менингит – симптомы у взрослых …
- Менингит у детей — причины, симптомы …
- Попадании возбудителя в носоглотку алиментарным или воздушно-капельным путем. Посредством кровеносного русла возможно донесение возбудителя в полость черепа, где он вызывает воспалительные изменения и дальнейшее формирование менингоэнцефалита.
- Укуса насекомого (клеща, комара). Вирусные менингоэнцефалиты и энцефалиты имеют трансмиссивный путь передачи (клещевой энцефалит, японский комариный энцефалит, энцефалит Сент-Луис). Возбудитель с укусом насекомого выделяется в кровь и попадает в мозг, что побуждает развитие менингоэнцефалита.
- Присутствие инфекции в организме. Менингоэнцефалит может стать осложнением туберкулеза, гнойных челюстно-лицевых заболеваний, сифилиса. В некоторых случаях развивается как последствие некоторых ОРВИ.
- Черепно-мозговой травме. Контактный способ инфицирования происходит при открытых травмах с переломами черепа. Менингоэнцефалит, как посттравматическое осложнение, встречается у 1,3-3,5% больных.
- Вакцинация. Инфекция развивается при ослабленном иммунитете, после введения живой вакцины. Возбудитель проходит гематоэнцефалический барьер и вызывает менингоэнцефалит.
- Возбудитель не всегда приводит к развитию заболевания. Это становится возможным при наличии ослабленного, незрелого иммунитета, ослабленном организме, присутствии начального или вторичного иммунодефицита.
Иммунитет
После перенесенной клинически выраженной менингококковой инфекции, так же как и после длительного носительства, в организме вырабатываются специфические антитела Титр повышаться с первых дней болезни, и достигает максимума при генерализованной форме болезни к 5-му дню. Начиная с 4-й недели болезни титры антител снижаются. Длительность их сохранения не установлена. Часто встречается бытовая иммунизация людей, связанная с распространенным носительством N. meningitidis.
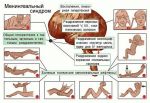
В типичных случаях (встречающихся довольно редко) диагноз не представляет затруднений. Для менингококковой инфекции характерны острое начало, высокая температура тела, головная боль, рвота, гиперестезия, симптомы раздражения мозговых оболочек, геморрагическая звездчатая сыпь.
Решающее значение в диагностике менингококкового менингита имеет люмбальная пункция. Проводится бактериологическое исследование ликвора и мазков крови (толстая капля) на наличие менингококка. Распространены и зарекомендовали себя, как надежные, серологические методы исследования. Эти реакции (РПГА; ВИЭФ) высокочувствительны и позволяют улавливать незначительное содержание специфических антител и минимальную концентрацию в крови больных менингококкового токсина.
Симптомы и характер протекания заболевания
Обычно инкубационный период длится 4 дня, но может варьироваться от 2 до 10 дней.
Менингококковая инфекция протекает в нескольких формах:
- назофарингит – болезнь проявляется в виде насморка;
- менингит – воспаление мозговых оболочек при проникновении бактерии в головной мозг. По оценкам российских ученых, менингококк ответствен за 50% всех бактериальных менингитов у детей в возрасте до 5 лет;
- менингококковый сепсис – при проникновении бактерии в кровь.
Другие формы – воспаление легких, воспаление внутренней оболочки сердца (эндокардит), воспаление суставов (артрит), воспаление радужки глаза (иридоциклит).
Менингококковый менингит начинается как простой насморк, затем появляются грозные предвестники – сильные головные боли, скованность шейных и других мышц, потеря сознания, чувствительность к свету, рвота, повышение температуры. В меньшем числе случаев заболевание протекает молниеносно и быстро заканчивается смертью пациента. Типичный случай характеризуется значительным повышением температуры в течение 1-3 дней, кровотечениями (внутренние кровотечения, геморрагическая сыпь), нарушениями сознания и психики (сопор, кома, бред, возбуждение). Очень выражена интоксикация (отравление продуктами распада менингококков), приводящая к нарушению сердечно-сосудистой деятельности, дыхания и смерти больного.
- Менингит: причины, симптомы и лечение в …
- Менингит: статистика, симптомы и …
- Сыпь при менингите: причины, симптомы …
- Менингит: симптомы, виды, лечение и …
- Менингит. Памятка для родителей
Менее распространенной, но еще более тяжелой (часто смертельной) формой менингококковой инфекции является менингококковый сепсис, для которого характерны геморрагическая сыпь и быстро развивающийся циркуляторный коллапс.
В патогенезе генерализованных форм менингококковой инфекции основную играет эндотоксин (сильнейший сосудистый яд), который высвобождается в большом количестве при гибели возбудителя. Воздействуя на эндотелий сосудов, эндотоксин вызывает микроциркуляторные расстройства, что в конечном итоге приводит к массивным кровоизлияниям во внутренние органы (в том числе в надпочечники с развитием смертельного синдрома Уотерхауса-Фридериксена). Развивается отек вещества головного мозга.
Особое внимание должно быть уделено сыпи при менингококковой инфекции: она появляется в конце 1-го, или начале 2-го дня заболевания — сначала розеолёзная или розеолёзно-папулёзная, различного диаметра, исчезающая при надавливании, располагающиеся по всему телу. Уже через несколько часов появляются первые геморрагические элементы: багрово-красного цвета с синюшным оттенком, не исчезающие при надавливании, различной формы и размера, возвышающиеся над кожей. Локализуются на нижней части тела: пятки, голени, бёдра, ягодицы. Розеолёзно-папулёзные элементы угасают бесследно через 1-2 дня, а геморрагические пигментируются. В центре геморрагических элементов возникают некрозы, и там, где имеются обширные геморрагические высыпания, некрозы отторгаются с образованием язвенных дефектов и рубцов. Высыпания в первые часы болезни на лице, верхней части туловища являются прогностически неблагоприятным признаком.
Осложнения после перенесенного заболевания
Даже в случае диагностирования и надлежащего лечения на ранних стадиях болезни высок риск летального исхода. У 10-20% выживших людей бактериальный менингит может приводить к повреждению мозга, потере слуха или трудностям в обучении. В тяжёлых случаях возможна гангрена пальцев кистей, стоп, ушных раковин.