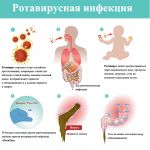
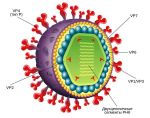
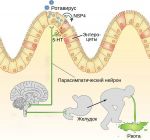
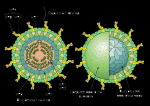
Ротавирусная инфекция (ротавирусный гастроэнтерит, «кишечный грипп») – это инфекционное заболевание вирусной природы, протекающее с симптомами гастроэнтерита.
Симптомы ротавирусной инфекции у взрослого
- Рвота.
- Тошнота.
- Вздутие живота.
- Повышенное газообразование (метеоризм).
- Боли в животе (в верхней части и/или вокруг пупка).
- Частый жидкий пенистый стул.
- Урчание в животе.
- Примесь слизи в кале.
- Изменение окраски кала (ярко-желтый, желтовато-коричневый).
- Специфический резкий (кисловатый) запах кала.
- Повышение температуры тела (от 37,5° С до 40° С).
- Вялость, слабость.
- Озноб.
- Плохой аппетит.
- Небольшой насморк со слизистым (прозрачным) отделяемым.
- В начале заболевания может отмечаться кратковременная боль в горле.
При тяжелом течении заболевания возникает обезвоживание:
- кожа, губы, язык и слизистые становятся сухими;
- кожа легко собирается в складку и медленно расправляется;
- кожа дряблая;
- при самом тяжелом течении возможна потеря сознания, бред, судороги, резкое снижение артериального (кровяного) давления.
- Ротавирусная инфекция у детей …
- Ротавирусная инфекция. Причины …
- Ротавирусная инфекция: причины …
- Ротавирусная инфекция — Википедия
- Ротавирусная инфекция, лечение | H-Clinic
Диагностика ротавирусной инфекции
Несмотря на то, что «кишечный грипп» имеет достаточно неспецифическую клиническую картину, чаще всего его диагностируют именно по симптомам. Ключевым в такой диагностике является отягощенная эпидемическая среда. Практически безошибочно можно выставить диагноз в том случае, когда кто-то из детей или взрослых в коллективе имел подобные симптомы. У контактирующего лица клиника развивается по истечении инкубационного периода – 1–5 дней.
Что касается лабораторной диагностики ротавируса, то на сегодняшний день существует два метода его выявления:
- Иммуноферментный анализ. Проводится как экспресс-исследование, для которого производится забор каловых масс человека. Из плюсов также можно назвать невысокую стоимость этой диагностической процедуры. Что касается минусов, то обязательно необходимо отметить, что подобная методика позволяет выявить только ротавирус типа А.
- Полимеразная цепная реакция (ПЦР) дает возможность определить все серотипы ротавирусной инфекции. Но для ее проведения биоматериал необходимо отправлять в специальную лабораторию и исследовать на дорогостоящем оборудовании. Соответственно, это увеличивает стоимость и время выполнения диагностического исследования.
Диагностика инфекций
Диагноз инфекционного заболевания основывается на анамнезе больного, эпидемиологическом анамнезе, включает инструментальные методы обследования и, как правило, диагностика инфекционных заболеваний не обходится без использования комплекса лабораторных методов. Диагностика инфекционного заболевания начинается с базовых лабораторных методов исследования: это – клинический анализ крови. Известно, например, что в клиническом анализе крови лейкоцитоз чаще всего выявляется в результате инфекционного заболевания, что многие вирусные, бактериальные и рикетсиозные болезни приводят к нейтропении (снижение нейтрофилов), а частой причиной лимфоцитоза и/или моноцитоза является инфекционный мононуклеоз.
Такой показатель крови, как скорость оседания эритрорцитотв (СОЭ), не являясь самостоятельным диагностическим показателем в силу своей неспецифичности, является индикатором общего неблагополучия и продолжает активно использоваться в медицинской практике для выявления и мониторирования инфекционных и воспалительных заболеваний различного происхождения.
Общий анализ мочи является лабораторным тестом, который часто используется при исследования инфекционных заболеваний не только почек, но и инфекций другой локализации.
Так некоторые инфекционные заболевания сопровождаются протеинурией нефротического типа (количество белка в моче не менее 3г/л). Например хронические инфекционные заболевания могут стать причиной нефротического синдрома. Развитие протеинурии нефротического типа могут вызвать, например, бактериальный эндокардит, туберкулез, сифилис, лепра, гепатит В и С, мононуклеоз, цитомегаловирусная инфекция, ветряная оспа, малярия, токсоплазмоз, шистосомиаз. Появление в моче бактерий и возникновение воспаления указывает на наличие инфекционного заболевания мочеполовой системы.
Достаточно эффективным при инфекционных заболеваниях является использование комплекса биохимических тестов, поскольку количественные и качественные изменения биохимических показателей в крови происходящие во время болезни, отражают происходящие при заболевании биохимические нарушения и позволяют следить за динамикой патологического процесса и адекватностью лечения.
- Ротавирусная инфекция: причины …
- Ротавирусная инфекция — презентация онлайн
- ON RECOMBINANT PROTEIN FliCVP6VP8
- Кишечные инфекции у детей, причины …
- Ротавирусная инфекция человека …
К таким эффективным биохимическим параметрам, которые исследуются при инфекционных и воспалительных заболеваниях другого происхождения, например, относится – спектр белков сыворотки крови (белки острой фазы), ферменты и некоторые другие биохимические показатели. Использованием специфических лабораторных методов, например, при диагностике причин лихорадки неясного генеза, хронических инфекций выполняют ис.
В практической медицине часто требуется более глубокое лабораторное исследование с следования мазков из горла, посевы крови, мочи и других жидкостей и выделений организма для выявления бактерий, грибков, иногда, при изменениях характера стула, назначают исследования кала на яйца глист.
В настоящее время в лабораторной диагностике для выявления инфекционных возбудителей широко используются следующие специфические лабораторные методы:
- микроскопические методы, позволяющие идентифицировать инфекционного возбудителя в биологическом патологическом материале с помощью разнообразных типов микроскопов после приготовления окрашенных или нативных мазков.
- Культуральный (бактериологический) метод, который заключается в выделении чистой культуры возбудителя из патологического материала, с дальнейшей его идентификацией по морфологическим, культуральным, биохимическим, антигенным, токсикогенным (применяя специфические методы) свойствам и определение его чувствительности к антибиотикам и другим химиотерапевтическим препаратам. Эти исследования часто проводят при подозрении на гнойно-воспалительные заболевания.
- Серологические исследования, в основе которых лежит специфическое взаимодействие антигена и направленных к нему антител. Эти исследования позволяют с диагностической целью определять (качественно и количественно) как антигены так и антитела к ним. Использование в лабораторной практике таких серологических методов как: ИФА(иммунофементный анализ), иммунофлюоресцентный, иммунофлюоресцентныф анализ — позволяет определять в крови больного антитела, относящиеся к различным классам иммуноглобулинов (ИГ А, ИГ М, ИГ Ж). Существование определенной закономерности в динамике выработки специфических антител различных классов при инфекционном заболевании позволяет судить как о стадии так и об интенсивности инфекционного процесса.
- Молекулярно-биологические методы, к которым относится полимеразная цепная реакция (ПЦР-метод).
В основе ПЦР-диагностики лежит молекулярно-биологический метод амплификации (многократное копирование) малых фрагментов нуклеиновых кислот бактерий, вирусов, хламидий, микоплазменных и др. с помощью фермента ДНК- полимереразы. ПЦР-диагностика позволяет провести прямую идентификацию нуклеиновых кислот(РНК или ДНК), то есть генетического материала, инфекционного агента в различном биологическом материале.
Патогенез (что происходит?) во время Ретровирусной инфекции:
Ретровирусная инфекция может протекать доброкачественно (например, геномы многих видов животных содержат нуклеотидные последовательности ретровирусов в неактивном состоянии) или в форме быстро развивающегося тяжелого заболевания с летальным исходом (например, саркомы Рауса у кур, вызываемой экзогенным вирусом). Обнаружение способности ретровирусов нарушать структуру и функцию ДНК клетки-хозяина стало новым шагом к пониманию молекулярных механизмов канцерогенеза. Встраиваясь в клеточный геном, ретровирусы приобретают свойства транспозонов (подвижных генетических элементов). Они могут активировать или подавлять активность близлежащих генов. Для ретровирусов характерен высокий уровень генетической изменчивости за счет рекомбинаций, а также мутаций, возникающих под действием факторов внешней среды. Патогенез большинства вирусных инфекций у человека складывается из повреждающего воздействия вируса на ткани и ответной реакции организма. Кроме того, ретровирусы вызывают трансформацию зараженных клеток и нарушение иммунитета, приводящие к злокачественным новообразованиям и оппортунистическим инфекциям.
Ротавирусная инфекция у взрослых
Ротавирусное заболевание у взрослых довольно часто протекает без температуры, сильной диареи, сопутствующей тошноты и рвоты, как небольшое кишечное расстройство, которое исчезает за несколько дней. Некоторые больные и не замечают у себя наличие болезни. Объясняется это более высокой кислотностью желудка, пагубно действующей на ротавирусы, и зрелостью иммунной системы у взрослых. Однако у пожилых и ослабленных людей течение ротавирусного заболевания может быть беременности возникновение острого ротавирусного гастроэнтерита достаточно опасно, поскольку обезвоживание может негативно отразиться на плоде, а спазмы кишечника и сильный метеоризм могут вызвать рефлекторное сокращение матки и угрозу выкидыша или преждевременных родов.
- ротавирус симптомы
- Вопросы эпидемиологической диагностики …
- Эффективность и безопасность вакцин для …
- Ротавирус и аденовирус (морфология …
- Medical Plaza
Профилактика ротавирусной инфекции
В зависимости от путей передачи ротавируса складываются и профилактические мероприятия. Самое главное, чтобы не заразиться этой инфекцией, необходимо соблюдать элементарные навыки личной гигиены. Необходимо приучать детей мыть руки перед приемом пищи, после посещения туалета, после возвращения с прогулки или любого другого загрязнения рук.
Да и взрослые должны тоже соблюдать эти правила, они могут быть источником заражения для детей.
Не забывайте о периодическом мытье игрушек. В детских учреждениях согласно санитарным правилам игрушки должны мыться ежедневно. Но и дома они могут загрязниться через немытые руки. Игрушки в домашних условиях можно мыть горячей водой с мылом, мягкие игрушки на время болезни лучше убрать из обращения. Большое значение для профилактики заражения ротавирусной инфекцией других детей в семье является мытье посуды, санитарно-технического оборудования. Если наблюдается массовая заболеваемость в детском учреждении или населенном пункте, то в целях профилактики заражения пейте только кипяченую воду.
Методы лечения
Эффективного средства против самого возбудителя (вируса) не существует. Поэтому лечение проводится только симптоматическое. Исходя из клинической картины, оно имеет несколько направлений:
- регидратация — восполнение потерь жидкости и электролитов с помощью растворов для пероральной регидратации (регидрон, хлорсоль, трисоль и т. п.);
- дезинтоксикация — снижение влияния на организм токсинов вызывают сорбенты (энтеросгель, активированный уголь, полисорб, белый уголь и др.);
- снятие боли — спазмы кишечника вызывают боли в области живота, снять которые могут спазмолитики (но-шпа, спазмолгон, дротаверин и др.);
- борьба с лихорадкой — сбивать температуру нужно только при подъёме выше 38,5°С и плохом самочувствии, для чего используют жаропонижающие средства (нурофен, ибупрофен, парацетамол, панадол и др.);
- формирование стула — длительная диарея отрицательно сказывается не только на водном балансе, но и на общем состоянии, поэтому стоит принимать противодиарейные препараты (лоперамид, имодиум, лопедиум);
- борьба с рвотой — предотвратить потерю жидкости с рвотными массами и облегчить состояние больного помогают противорвотные средства (церукал, мотилак, мотилиум).
Когда у пациента ротавирусная инфекция, лечение должно заключаться не только в приёме препаратов. Нужна специализированная диета. Ротавирус становится причиной вторичной лактазной недостаточности, поэтому молоко и продукты его происхождения из рациона больного исключаются в первую очередь.
- Запор после ротавируса у ребёнка …
- Ротавирусная инфекция у детей …
- Острая респираторная вирусная инфекция …
- Ротавирус и аденовирус (морфология …
- Симптомы и лечение ротавирусной …
Нельзя забывать про обильное питьё, так как одними лишь растворами для пероральной регидратации восстановить водный баланс не получится. Желательно подавать жидкость тёплой температуры, чтобы она легче усваивалась.
Уважаемые пациенты!
Помните, что поставить точный диагноз, определить причины и характер заболевания, назначить эффективное лечение может только квалифицированный врач. Записаться на прием к нашим специалистам или вызвать врача на дом Вы можете по телефону 8-(4822)-33-00-33
Будьте здоровыми и счастливыми!