Эпидемический паротит — эту болезнь по-простому называют свинкой. Характеризуется наличием острой инфекции, которая вызывается из-за наличия вируса в РНК. Болезнь затрагивает нервные клетки и слюнные железы человека.
Общие сведения
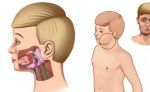
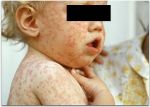
Паротит или, как называют его в обиходе свинка – острое инфекционное вирусное заболевание с преимущественным негнойным поражением железистых органов (слюнные железы, поджелудочная железа, яички и яичники) и/или центральной нервной системы (ЦНС), вызванное парамиксовирусом. Паротит, в основном, является легким детским заболеванием.
- iDoctor.kz
- Как лечить паротит (свинку)? 【Киев】
- Как лечить паротит у детей? как лечить …
- iDoctor.kz
Источник передачи инфекции – больной человек, выделение вируса паротита начинается уже в инкубационном периоде, а именно за 1-2 дня до появления явных симптомов заболевания. Заражение происходит воздушно-капельным путём (при кашле, чихании, разговоре) от больного человека, который заразен от 6 суток до появления симптомов (припухлость околоушных слюнных желез) до 5-9 суток после дебюта клинических проявлений заболевания.
Клиника рахита
Характерная клиническая картина служит основой его диагностики. Являясь общим заболеванием, рахит сопровождается появлением различных симптомов со стороны многих систем. Различают 3 периода заболевания: начальный, период разгара, период реконвалесценции, когда исчезают признаки активного рахита и период остаточных явлений. Также рахит различают по трем степеням тяжести (I – легкая, II – среднетяжелая, III – тяжелая) по характеру течения бывает острый, подострый, рецидивирующий.
- Рахит I степени тяжести характеризуется нарушениями со стороны центральной нервной и вегетативной систем: беспокойство, пугливость, раздражительность, вздрагивание, потливость; мышечной системы: гипотония мышц, появление запоров; и костей: небольшая податливость краев большого родничка.
- Рахит II степени характеризуется выраженными изменениями со стороны костной ткани: формирование теменных бугров, рахитических четок на 5-8 ребрах, деформация грудной клетки, расширение нижней апертуры грудной клетки с втяжением ребер (Гаррисонова борозда), мышц (выраженная гипотония, «лягушачий» живот, разболтанность суставов).
- Рахит III степени – происходит размягчение костей основания черепа, появляется запавшее переносье («седловидный» нос), экзофтальм, «олимпийский лоб», грубая деформация грудной клетки («куриная грудь», «грудь сапожника»), деформация позвоночника (рахитический кифоз), утолщение ростковой части кости предплечья в виде рахитических «браслетов» и фаланг пальцев («нити жемчуга»), деформация трубчатых костей нижних конечностей (Х- или О-образные). У детей, больных рахитом, нарушается время появления и порядок прорезывания зубов, дефекты эмали. При рахите наблюдается задержка развития статических, моторных функций, наблюдается нарушение функции многих внутренних органов и систем (легочной, сердечно-сосудистой, гепато-лиенальный синдром). В ряде случаев возможно развитие гипохромной анемии, связанной не только с дефицитом железа, но и со структурно-функциональными изменениями самих эритроцитов.
- Острое течение отмечается у детей первого полугодия, родившихся с крупной массой тела (более 4 кг) или у младенцев с большой месячной прибавкой массы. Симптомы нарастают быстро, наблюдается процесс размягчения кости, уплощается затылок, размягчаются кости черепа.
- Подострое течение чаще у детей с внутриутробной или постнатальной гипотрофией, недоношенных детей или у детей первого полугодия, получающих недостаточную дозу витамина Д. Развитие заболевания более медленное, преобладают процессы гиперплазии (разрастания) костной ткани, может перейти в острое состояние, после частых респираторных инфекций.
Рецидивирующее течение рахита характеризуется периодами клинического улучшения и ухудшения заболевания на фоне различной соматической патологии, изменениями вскармливания, ухода. Возможно и непрерывно-рецидивирующее течение.
Для диагностики периода и течения рахита определяют в крови уровень кальция, фосфора, активность щелочной фосфатазы, иногда делают рентгенограмму запястья. Концентрация фосфора в сыворотке крови может снижаться до 0,65 ммоль\л и даже ниже при норме у детей до 1 года 1,5-1,8 ммоль\л, концентрация кальция — до 2,0-2,7 ммоль\л. Соотношение между уровнями Са и Р в сыворотке крови, в норме равное 2:1, в период разгара рахита повышается до 3:1- 4:1. Вместе с тем, в начальном периоде рахита и в разгаре остеомаляционных явлений количество кальция может быть нормальным. В сыворотке крови повыщается активность щелочной фосфатазы ( выше 400 ЕД\л ). С мочой выделяется повышенное количество аминокислот, фосфора и кальциурия (аминоацидурия и кальциурия – выше 10 мг\кг в сутки).
Симптомы
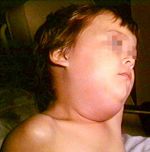
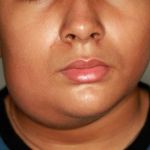
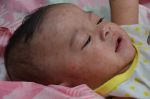
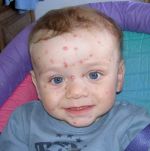
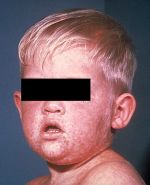
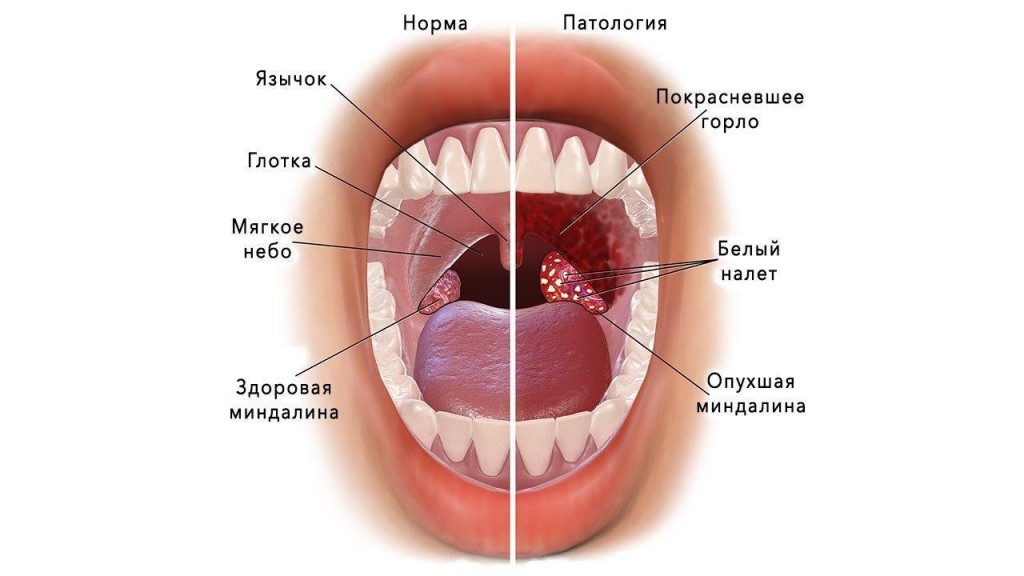
Инкубационный период эпидемического паротита колеблется от нескольких дней до месяца, в среднем он составляет 18-20 дней. Может ослабеть слух; глотание бывает затруднено, слюны мало; появляется дурной запах изо рта. В первые дни температура поднимается до 39-40 С. Болезнь длится от нескольких дней до 2 недель, а затем все признаки ее постепенно исчезают. Могут быть осложнения. Заболевшего ребенка желательно изолировать и при высокой температуре держать в постели. Рот следует содержать в чистоте; полоскать борной кислотой или марганцовкой (розовым раствором). Опухшие железы смазывать ихтиоловой, йодистой мазью или камфорным маслом, но не растирать; держать завязанными, чтобы не простудить. Если болезнь затягивается, полезен согревающий компресс. Иногда нужно давать слабительное. Кроме околоушных, могут поражаться подчелюстные и подъязычные слюнные железы. Они бывают увеличены 3-5 дней, затем уменьшаются к 6-9 дню болезни их размер становиться нормальным. У мальчиков – подростков может наблюдаться воспаление одного или обоих яичек; у девочек в период полового созревания – воспаление яичников и молочных желез. Осложнение является также воспаление мозговых оболочек или головного мозга. Могут наблюдаться осложнения со стороны почек, поражение органов слуха и зрения.
- Паротит у детей: что это такое и как …
- Свинка у детей — причины, симптомы …
- свинка болезнь
- Лечение паротита в Киеве, профилактика …
Эпидидимит у мужчин: симптомы
К симптомам острого эпидидимита относят:
- Сильные боли в области мошонки, с одной или двух сторон, могут отдавать в живот, пах, промежность, поясницу.
- Отек мошонки, покраснение кожных покровов.
- Повышение температуры тела до 38–39 °C.
- Уплотнение и увеличение придатка (и той части мошонки, в которой он находится).
- Лихорадочное состояние: слабость, значительное снижение работоспособности, головные боли, тошнота.
- Болезненные мочеиспускания.
- Примеси крови в моче.
Справка! Боли в мошонке усиливаются при ощупывании органа или движении. Они также могут локализоваться в боку или животе (с той стороны, с которой развился патологический процесс).
Подострый эпидидимит характеризуется примерно теми же признаками, что и острый, но есть различия. Симптомы имеют меньшую выраженность (боли умеренные, отек небольшой, мошонка увеличивается и уплотняется менее явно и т.д.). Температура тела субфебрильная, то есть повышается до 37,1–38 °C и сохраняется на этой отметке в течение длительного времени.
При хроническом эпидидимите температура тела не повышается. Боли незначительные. Придаток (а чаще оба придатка) уплотняется и умеренно увеличивается.
Клинические формы
В зависимости от течения заболевания и интенсивности образования кожных высыпаний выделяют несколько форм:
- постоянный отек лица — персистирующая форма;
- офтальморозацеа (проявляется в области глаз в виде блефарита, конъюктивита, иродоциклита);
- гранулематозная (множество элементов — папулы и пустулы -располагаются вокруг глаз и рта);
- стероидная (результат применения местных кортикостероидов в течение длительного периода, элементы имеют яркую окраску);
- грамнегативная (ее причина — вторичная грамнегативная микрофлора, которая провоцирует гнойничковые поражения кожи и волосяных фоликуллов);
- конглобатная (тяжелая форма, для которой характерно образование так называемых сливных полостей и абсцессов);
- молниеносная форма (чаще страдают женщины в молодом возрасте, характеризуется быстрым течением).
- Эпидемический паротит (свинка …
- Coolaser Clinic
- Свинка: пути заражения и механизм …
- Свинка у детей: пути заражения …
Выделяют также галогенобусловленную форму розацеа, развитие которой провоцируется воздействием галогенсодержащих веществ, например, йода.
Резюмируем
- Хотя бы раз в год проходите с ребенком профилактический медицинский осмотр у офтальмолога. Также следите за его поведением – жалобы на головные боли после зрительного напряжения, участившееся моргание, неосознанное стремление сократить дистанцию между глазами и книгой, экраном или тетрадью являются тревожными звоночками, требующими внимания специалиста;
- Правильно организуйте рабочее место ребенка, обеспечьте его рацион полезными для зрения продуктами, следите за полноценным отдыхом и контролируйте время, проведенное за компьютером или мобильными гаджетами;
- Обратитесь за коррекцией зрения – ребенку должны подобрать очки или контактные линзы. Если для коррекции будут назначены линзы, следите, чтобы ребенок правильно очищал изделия и соблюдал режим ношения;
- Вместе с ребенком выполняйте регулярную гимнастику для зрения;
- Следите за динамикой развития миопии.
Проявления
Симптомы трахеита у детей зависят от причинного фактора болезни, общего состояния организма и возраста ребенка.
Дети младшего возраста склонны к бурному протеканию воспалительной реакции с отделением большого количества слизи. Трахеит в этом случае сопровождается беспокойством, ухудшением аппетита и сна, кашлем с обильной мокротой, похрапыванием и шумным дыханием.
Дети старшего возраста жалуются на жжение за грудиной, их беспокоит навязчивый кашель со скудной, трудноотхаркиваемой мокротой. Приступы кашля чаще всего возникают ночью, нередко связаны со смехом, плачем, изменением положения тела, вдыханием холодного воздуха, глубоким вдохом.
- Эпидемический паротит — симптомы …
- Корь — Википедия
- Ветряная оспа — Википедия
- p111.spb.ru
Наиболее выражена интоксикация при трахеите гриппозной природы. У ребенка резко поднимается температура до 39-40 С, он становится сонливым, капризным, отказывается от еды.
Дифтерийный трахеит протекает с незначительными общими симптомами, но нередко приводит к удушью вплоть до летального исхода.
Фибриновые пленки, образующиеся на слизистой оболочке, через несколько дней начинают отторгаться и закрывают просвет трахеи. Ребенок не может вдохнуть достаточное количество воздуха, синеет, беспокоится и после теряет сознание. Ситуация настолько опасна, что даже в условиях медицинского учреждения малышу не всегда можно помочь. Единственным способом предотвращения заболевания служит вакцинация от дифтерии, включенная в Национальный календарь прививок и выполняемая всем деткам при соглашении родителей.
Профилактика пяточной шпоры
Профилактические меры должны быть направлены, в первую очередь, на предупреждение преждевременного износа, старения и травм костно-суставного аппарата:
- необходимо бороться с избыточным весом,
- соблюдать активный двигательный режим,
- постараться избегать перегрузки стоп,
- проводить квалифицированное и своевременное лечение заболеваний суставов и позвоночника,
- препятствовать развитию и прогрессированию плоскостопия,
- при уже имеющемся плоскостопии применять ортопедические стельки,
- отдавать предпочтение физиологичной, эргономичной и удобной обуви,
- при наличии самых минимальных симптомов пяточной шпоры сразу начинать профилактический курс терапии с применением различных физиотерапевтических методов.
Диагноз миопия: что делать?
Радикальных методов лечения близорукости у детей нет. Лазерная коррекция допустима только с 18 лет. Поэтому основным методом борьбы с падением зрения становятся очки. Их постоянное ношение избавляет детские глазки от повышенной нагрузки, способствует стабилизации процесса.
Помимо очков детям назначается физиотерапия – электрофорез с дибазолом, магнитотерапия, электростимуляция и ряд других методов. Рацион ребенка обогащают витаминами – фолиевой и никотиновой кислотой, препараты кальция.
- Эпидемический паротит: возможные …
- Viola House
- Свинка: пути заражения и механизм …
- Свинка или паротит: симптомы, лечение …
Ныне существует целый ряд способов коррекции и стабилизации зрения у детей. Врачи клиники «Оптик-Центр» помогут вам подобрать эффективные и надежные варианты.
Лечение паротита
Лечение этого заболевания может проходить как в амбулаторных условиях (дома), так и в стационаре. Поскольку специфическое лечение для паротита не используется, то основой терапии является организация необходимого режима, диеты, а также симптоматическое лечение. Обязательным является обеспечение ребенку строгого постельного режима на весь период лихорадки, а при наличии орхита или поражения нервной системы — на более длительный срок. Также стоит уделить внимание диете. Поскольку при паротите усиливаются болевые ощущения при жевании, пища должна быть преимущественно жидкая. Рекомендовано также обильное теплое питье.
Симптоматическое лечение зависит от формы заболевания. С целью уменьшения воспалительной реакции, а также для снижения температуры используют нестероидные противовоспалительные препараты, при поражении ЦНС возможно применение кортикостероидов. При поражении околоушной железы показано применение согревающего компресса, УВЧ-терапии, при паротитном орхите — наложение суспензория (специальной поддерживающей повязки), болеутоляющие средства, а также холод на область яичек. При паротитном панкреатите применяют спазмолитики, антисекреторные препараты.
Карантин при паротите накладывается на 21 день с момента выявления случая заболевания в коллективе.
С целью профилактики эпидемического паротита детям в возрасте 1 и 6 лет следует проводить вакцинацию (прививку) комбинированной вакциной.
Лечение орхоэпидидимита в ГУТА КЛИНИК
В ГУТА КЛИНИК лечение орхоэпидидимита осуществляется в соответствии с мировыми стандартами лечения урологических заболеваний. При назначении схемы лечения орхоэпидидимита уролог учитывает множество факторов – форму и степень заболевания, общее состояние здоровья пациента, переносимость определенных лекарственных средств, наличие сопутствующих заболеваний и т.д.
Лечение острой формы орхоэпидидимита предполагает использование комплексной антибактериальной терапии, направленной на ликвидацию возбудителя заболевания, а также консервативные методы лечения – постельный режим, обильное питье и другие мероприятия.
Лечение хронического орхоэпидидимита в зависимости от степени запущенности заболевания может включать фармацевтические препараты, физиотерапевтические процедуры, антибиотикотерапию и т.д.
- Паротит: что это такое, симптомы …
- Эпидемический паротит (свинка)
- Эпидемический паротит, он же свинка …
- Как лечить паротит (свинку)? 【Киев】
Профилактика развития орхоэпидидимита включает рекомендации по укреплению иммунитета, лечению имеющихся сопутствующих заболеваний (особенно это касается ЗППП и заболеваний общего характера), занятия спортом, витаминотерапию и другие меры.
Очень важно грамотно лечить орхоэпидидимит. Не стоит доверять рекомендациям аптечного специалиста или советам близкого друга – антибактериальные препараты всегда назначаются индивидуально, строго по показаниям. Стремясь избавиться от заболевания, Вы можете серьезно навредить своему организму.
Именно поэтому лучше всего доверить лечение орхоэпидидимита профессионалам – дипломированные врачи урологи ГУТА КЛИНИК помогут Вам сохранить мужское здоровье и хорошее самочувствие на долгие годы!
Лечение полинейропатии конечностей
Лечение направлено на устранение основной причины поражения нервных волокон, восстановление их нормальной работы, а также устранение неприятной для пациента симптоматики.
В зависимости от причины заболевания может назначаться:
- препараты для коррекции уровня сахара в крови;
- антигистаминные средств;
- иммуноглобулины и глюкокортикостероиды для устранения воспаления и аутоиммунного поражения;
- плазмаферез и препараты для детоксикации;
- антибиотики при инфекциях.
Для восстановления нервных волокон используются:
- витамины группы В (мильгамма, нейромультивит);
- препараты, улучшающие кровообращение, обмен веществ и регенерацию тканей: актовигин, церебролизин, берлитион (особенно эффективен при сахарном диабете);
- ангиопротекторы: трентал, пентоксифиллин;
- средства для усиления проведения нервных импульсов к мышцам: нейромидин.
Симптоматическая терапия включает:
- нестероидные противовоспалительные средства (ибупрофен, диклофенак, кеторолак), глюкокортикостероиды (гидрокортизон, дексаметазон), анальгетики (анальгин, лидокаин) в виде таблеток, инъекций или местных форм для устранения боли;
- противосудорожные средства: тебантин, катэна;
- антидепрессанты при хронической боли;
- снотворные средства по показаниям.
Большое значение в лечении полинейропатии имеет немедикаментозная терапия. Она включает:
- общеукрепляющий и лечебный массаж для стимуляции кровообращения в тканях, их питания и регенерации, а также укрепления мышц;
- электрофорез и фонофорез с анальгетиками, витаминами группы В и другими препаратами (использование электрического тока или ультразвуковых волн облегчает доставку лекарственных средств к пораженной области);
- электростимуляция мышц;
- магнитотерапия, УВЧ-терапия, облучение ультрафиолетом;
- дарсонвализация: воздействие переменного тока высокой частоты для улучшения метаболизма и регенерации тканей;
- грязелечение: грязевые аппликации на пораженную область;
- лечебные ванны с минеральными водами или морской солью;
- лечебная физкультура: дозированная физическая нагрузка обеспечивает укрепление мышц и улучшает кровообращение в них; при запущенной стадии заболевания необходимо начать с самого легкого комплекса и постепенно его усложнять.
- классическая иглорефлексотерапия и электроакупунктура: стимулируют работу мышечной ткани и нервных волокон;
- занятия с эрготерапевтом: необходимы, когда не удается полностью восстановить функцию конечности; упражнения направлены на формирование новых движений, адаптированных под возможности руки или ноги.
Для полноценного лечения требуется длительное комплексное воздействие на пораженную область. Только если пациент досконально выполняет все назначения врача, удается добиться успеха, но даже в этом случае полноценное восстановление функций нервных волокон не гарантировано.
Эпидемический паротит
Общие сведения
Наиболее часто эпидемическим паротитом болеют дети в возрасте 5-15 лет, но могут заболеть и взрослые.
Как правило, заболевание протекает не очень тяжело. Однако паротит имеет целый ряд опасных осложнений. Чтобы застраховаться от неблагоприятного течения болезни необходимо предупредить саму возможность развития паротита. Для этого существует вакцина от эпидемического паротита, входящая в перечень обязательных прививок во всех странах мира.
Причины заболевания
Заражение происходит воздушно-капельным путём (при кашле, чихании, разговоре) от больного человека. Больной свинкой заразен за 1-2 дня до появления первых признаков болезни и в течение 9 дней после ее начала (максимальное выделение вируса — с третьего по пятый день).
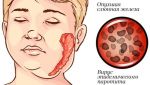
После попадания в организм, вирус размножается в железистой ткани и может поражать почти все железы организма — половые, слюнные, поджелудочную, щитовидную. Изменения в работе большинства желез редко достигают того уровня, при котором начинают возникать конкретные жалобы и симптомы, но слюнные железы поражаются в первую очередь и сильнее всего.
Симптомы паротита (свинки)
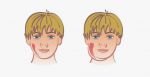
Заболевание, как правило, начинается остро. Температура может подниматься до 40 градусов, отмечается боль в области уха или перед ним, особенно при жевании и глотании, повышенное слюноотделение. Особенно резкая боль возникает при попадании пищи, вызывающей обильное слюноотделение (например, кислой).
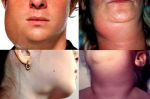
Воспаление околоушной слюнной железы вызывает увеличение щеки — впереди ушной раковины появляется быстро распространяющаяся припухлость, которая максимально увеличивается к 5-6-му дню. Мочка уха оттопыривается кверху и вперед, что придает больному характерный вид. Ощупывание этого места болезненно.
Повышенная температура тела сохраняется в течение 5-7 дней.
Осложнения
Из осложнений эпидемического паротита наиболее частыми являются воспаление поджелудочной (панкреатит) и половых желез. Возможно воспаление щитовидной и других внутренних желез организма, а также поражение нервной системы в виде менингита или энцефалита.
Панкреатит начинается с резких болей в животе (часто опоясывающих), рвоты, потери аппетита, нарушений стула. Если вы обратили внимание на появление подобных симптомов, следует незамедлительно обратиться к врачу.
Поражение половых желез может быть как у мальчиков, так и у девочек.
Если у мальчиков воспаление яичек достаточно заметно, в силу их анатомического расположения и достаточно яркой клинической картины (новый подъем температуры, болезненность яичка, изменение цвета кожи над ним), то у девочек диагностика поражения яичников затруднена. Следствием такого воспаления впоследствии может явиться атрофия яичка и бесплодие у мужчин, атрофия яичников, бесплодие, нарушение менструальной функции у женщин.
- Паротит (свинка), Министерство …
- p111.spb.ru
- Свинка: пути заражения и механизм …
- Три в одном: новая вакцина сразу от …
Что можете сделать вы
Специфической терапии эпидемического паротита нет. Болезнь наиболее опасна у мальчиков в периоде полового созревания, в связи с возможным поражением яичек. Лечение направлено на предупреждение развития осложнений. Не занимайтесь самолечением. Только врач может грамотно поставить диагноз и проверить, не поражены ли другие железы.
Что может сделать врач
В типичных случаях постановка диагноза трудностей не вызывает и доктор сразу назначает лечение. В сомнительных случаях врач может назначить дополнительные методы диагностики. Больным рекомендуется соблюдать постельный режим в течение 7-10 дней.
Известно, что у мальчиков, не соблюдавших постельный режим в течение 1-й недели, орхит (воспаление яичек) развивается примерно в 3 раза чаще. Необходимо следить за чистотой полости рта.
Для этого назначают ежедневные полоскания 2% раствором соды или другими дезинфицирующими средствами.
На поражённую слюнную железу накладывают сухую тёплую повязку. Больным назначают жидкую или измельченную пищу.
Для профилактики воспаления поджелудочной железы, кроме того, необходимо соблюдать определенную диету: избегать переедания, уменьшить количество белого хлеба, макарон, жиров, капусты.
Диета должна быть молочно-растительной. Из круп лучше употреблять рис, разрешается черный хлеб, картофель.
Профилактика паротита (свинки)
Опасность осложнений эпидемического паротита не вызывает сомнений. Именно поэтому, столь распространены методы профилактики этого заболевания в виде установления карантина в детских коллективах и профилактических прививок. Больной изолируется до 9-х суток болезни; детям, бывшим в контакте с больным, не разрешается посещать детские учреждения (ясли, сады, школы) в течение 21 суток.
Однако проблема заключается в том, что у 30-40% заразившихся вирусом, никаких признаков болезни не возникает (бессимптомные формы). Поэтому избежать свинки, прячась от больных, не всегда удается. Соответственно, единственно приемлемый путь профилактики это — прививки.
Согласно календарю профилактических прививок в России вакцинация против эпидемического паротита проводится в 12 месяцев и в 6 лет.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Лечение эпидемического паротита у взрослых и детей
Диета и режим лечения при паротите
Лечение больных свинкой, несмотря на высокий уровень заразности заболевания, проводится в амбулаторных и стационарных условиях. Госпитализация больных проводится по клиническим и эпидемиологическим показаниям. Во избежание развития серьезных осложнений больным на весь период лихорадки предписывается постельный режим.

В первые четыре дня больному рекомендовано получать питание только в жидком и полужидком виде. Компоты, морсы и соки уменьшат интоксикацию. Учитывая нарушение слюноотделения при лечении паротита, особое внимание следует уделять уходу за полостью рта больного: регулярное полоскание полости рта, чистка зубов и прием жидкости. В период выздоровления следует проводить стимуляцию секреции слюны путем приема лимонного сока.
Рис. 14. Во избежание развития серьезных осложнений больным на весь период лихорадки предписывается постельный режим.
Медикаментозное лечение паротита у взрослых и детей
Лечение паротита симптоматическое. Специфические средства на сегодняшний день не разработаны. Иммуноглобулины для профилактики и при лечении свинки не применяются.
- Нестероидные противовоспалительные препараты и дезинтоксикационная терапия применяются с целью уменьшения воспалительной реакции в очагах поражения.
- При необходимости больному вводятся кристаллоидные и коллоидные растворы.
- При тяжелом течении свинки применяются кортикостероидные препараты.
- Целесообразно назначение десенсибилизирующих средств.
- Холодные компрессы на пораженные органы приносят определенное облегчение больному.